Обезболивающие — откуда знают, где болит, и как выбрать подходящее

Чувствовать боль неприятно, дискомфортно, но не чувствовать ее совсем нельзя, ведь боль – сигнал о то, что в нашем организме что-то не в порядке. Для тех случаев, когда терпеть боль невыносимо, созданы специальные препараты, прием которых помогает облегчить болевые ощущения или полностью избавить от них. «ФармМедПром» разобрался, какие бывают обезболивающие российского производства, как они работают и как таблетки «узнают», где именно у нас болит.
Как наш организм чувствует боль?
Существует несколько видов боли: транзиторная – кратковременная, острая – длящаяся не более полутора месяцев, хроническая – сохраняющаяся несколько месяцев и даже лет. Для оценки интенсивности неврологами используется десятибалльная шкала, где 0 – полное отсутствие боли, а 10 – невыносимая боль. Оценка боли субъективна и индивидуальна, для каждого пациента, а потому врач дополнительно собирает анамнез, историю приема обезболивающих, чтобы разобраться с отношением человека к боли.
За восприятие боли отвечают ноцицепторы – рецепторы, реагирующие на три типа воздействия: механические, химические и температурные. За открытие ноцицепторов последнего типа в 2021 году была вручена Нобелевская премия по физиологии и медицине.
Ноцицепторы – чувствительные нервные окончания, которых очень много на коже и гораздо меньше на поверхности внутренних органов. Они реагируют не на каждый раздражитель, иначе боль возникала бы при почесывании, чихании или щекотании, а только на те стимулы, интенсивность которых превышает определенный уровень. Рецепторы посылают сигнал к центру боли в спинном мозге, а уже оттуда он может быть передан в головной мозг, что дает нам возможность понять, где именно у нас болит и насколько сильна эта боль. Работа центра боли контролируется противоболевой системой, которая нужна для того, чтобы небольшие повреждения, например, царапины или ушибы, вызывали кратковременные болевые ощущения.
11 октября во всем мире отмечают День борьбы против боли. Праздник был учрежден ВОЗ и Международной ассоциацией исследования боли в 2004 году, чтобы обозначить право каждого человека на облегчение страданий и боли и обеспечить всеобщий доступ к обезболивающим средствам.
Ноцицептивная боль – та, которую «улавливают» эти рецепторы – встречается в 80% случаев. Болезненные ощущения, которые возникают при различных травмах, ожогах, воспалениях, а также головные боли и боли в животе – проявления ноцицептивной боли.
Гораздо реже встречаются другие виды боли. Например, психогенная, возникающая на фоне депрессии или тревожных расстройств, а также невропатическая, которая связана с повреждениями в нервной системе, из-за которых повышается чувствительность к боли – неприятные ощущения вызывают даже нежные прикосновения.
Для борьбы с ноцицептивной болью назначают болеутоляющие препараты, анальгетики – общее название которых образовано двумя греческими словами, означающими в переводе «без боли». С психогенной болью помогают справиться антидепрессанты и психотерапия, а с невропатической – витамины группы В и противосудорожные препараты.
Зачем вообще нужна боль?
Боль – сигнал о неполадках в организме. Она заставляет обратить на себя внимание и разобраться, что же провоцирует тот или иной дискомфорт. В мире живут люди, которые не чувствуют боли – как правило это связано с присутствием в их геноме мутаций, влияющих на восприимчивость к боли или передачу сигналов о ней. Один их таких примеров – Джоанн Кэмерон из Шотландии. Женщине уже за 65 и большую часть жизни она считала, что у нее просто высокий болевой порог. Женщина неоднократно сильно обжигалась и получала серьезные порезы, не замечая этих травм, роды и операции тоже не приносили ей дискомфорт. В ее геноме обнаружились мутации, которые важны для восприятия боли. Ученые сотрудничают с Джоанн, пытаясь узнать новое о механизме возникновения боли и возможностях обезболивания, надеясь, что эта информация поможет при разработке новых препаратов.
Какие бывают обезболивающие?
Опиоидные анальгетики
Сильнодействующие лекарственные средства, которые назначают при очень сильных болях. В основе этих препаратов – опиаты и опиоиды, как растительного, так и искусственного происхождения. Один из самых известных опиоидов – морфин, компонент опиума, получаемого из головок мака.
Анальгетики из этой группы действуют на опиоидные рецепторы, большая часть которых находится в головном мозге. Получить их можно только по рецепту врача, а принимать необходимо, строго придерживаясь рекомендаций. Опиоидные анальгетики — наркотические вещества, их неправильный прием может спровоцировать опиоидную зависимость – как физическую, так и психологическую.
Нестероидные противовоспалительные средства
НПВС – самые распространенные и хорошо известные анальгетики, которые продаются как по рецепту, так и без него. Их назначают при воспалениях, зубной боли, болезненных менструациях, головных болях , скелетно-мышечных болях и многих других состояниях.
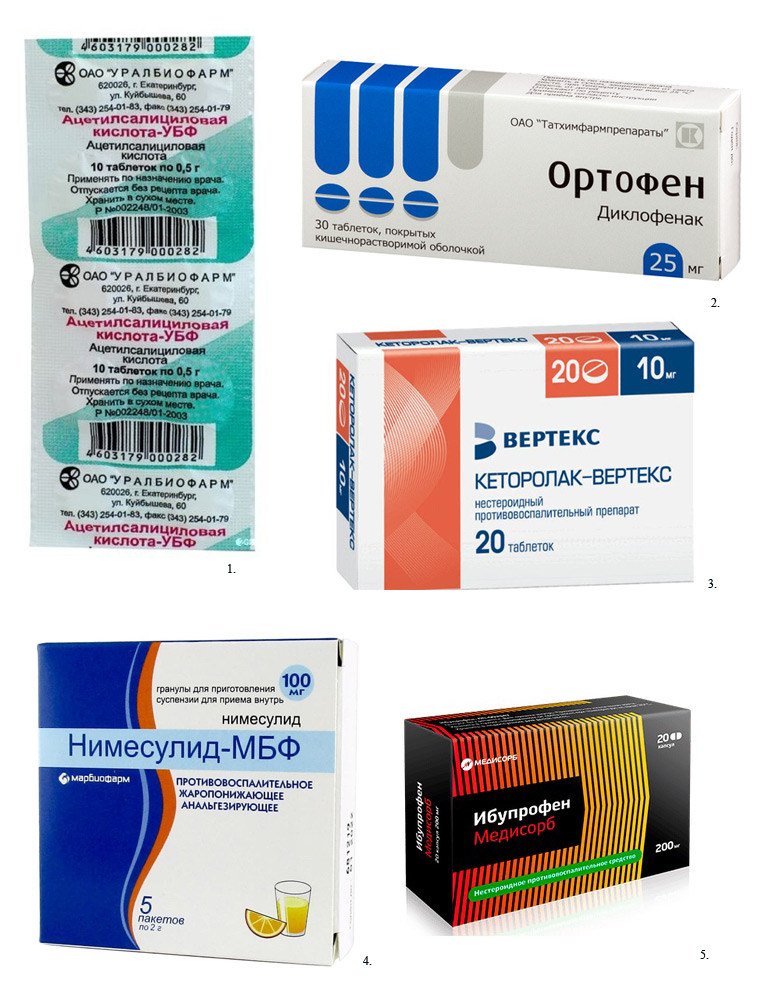
Длительный прием НВПС может спровоцировать повреждение слизистой желудка и двенадцатиперстной кишки, а неправильный прием – вызвать проблемы со свертываемостью крови.
Антипиретики
Дословный перевод слова «антипиретик» — против жара. Лекарства, которые относятся к этой группе, в основном применяются для снижения температуры, но также могут использоваться для борьбы с умеренно выраженной болью: головной, зубной, менструальной. Большинство лекарств, которые относятся к этой группе – препараты на основе парацетамола, но есть и те, в основе которых лежит другое вещество , например, метамизол, являющийся основой Анальгина. Принимать последний нужно с осторожностью. Он хоть и обладает заявленными эффектами – снижает температуру и снимает боль, но при длительном приеме может вызывать агранулоцитоз, критическое уменьшение числа лейкоцитов, которые нужны для защиты организма от инфекций. Из-за этой опасности лекарства на основе метамизола запрещены во многих странах. В том случае, если принимать нужно именно это лекарство, обязательно нужно посоветоваться с врачом.

Спазмолитики
Эти препараты снимают боль, которая развивается при спазмах – сокращении гладких мышц полых внутренних органов, а также кровеносных сосудов. Чаще всего такие лекарства применяются при борьбе со спазмами в животе, которые могут возникать, например, при менструации, кишечных отравлениях или инфекциях.

Местные анальгетики
Местные обезболивающие позволяют максимально снизить чувствительность к боли в каком-то конкретном месте, например, рядом с кариозным зубом, который требует лечения или в области, где будет проводиться депиляция, кроме того, эти лекарства рекомендованы при суставных и мышечных болях.
В зависимости от того, как и для чего будет использоваться анальгетик, различается и форма его выпуска. Одни выпускаются только в форме инъекций – купить их можно только по рецепту, другие же предназначены для наружного применения, продаются без рецепта – это может быть крем, гель или мазь.

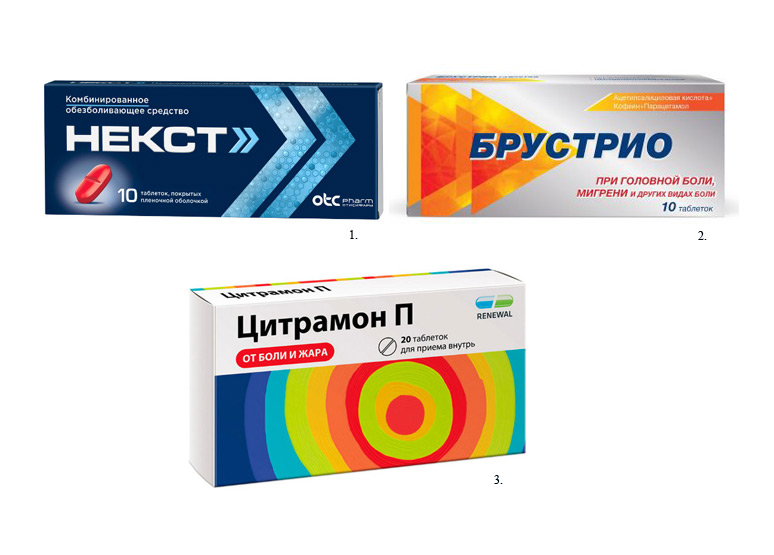
Комбинированные препараты
За счет того, что в состав входят два или более действующих вещества, такие лекарства часто оказываются более эффективными или действуют быстрее, чем монокомпонентные препараты. Их назначают, когда монокомпонентные лекарства не помогают, или же требуется справиться сразу с несколькими симптомами – болью, температурой, спазмами, воспалением. Комбинированный препарат, в составе которого будет и анальгетик, и противовоспалительное, не только купирует боль, но и начнет бороться с воспалением, ее спровоцировавшим.
По статистике, каждый пятый житель Земли ежедневно ощущает сильную или умеренную боль, около трети из них лишаются из-за этого возможности вести самостоятельный образ жизни.
Как лекарства «узнают», где у нас болит?
Все лекарства, кроме тех, которые предназначены для наружного применения, попадают в кровь и распространяются по всему организму. Механизм действия анальгетиков из разных групп различен, но у них есть и общее свойство – любые обезболивающие только снимают боль, делая так, чтобы мы ее не чувствовали, при этом в большинстве своем не влияют на причину возникновения боли. Боль от перелома затухает, но на его срастание понадобится время, спазм при кишечной инфекции уйдет, но может возникать снова, пока организм не справится с болезнью – после того, как действие анальгетиков закончится, может потребоваться новая доза препарата.
Так, например, при приеме нестероидных противовоспалительных средств противоболевой эффект ощущается только в месте воспаления или повреждения. Именно там выделяются медиаторы боли – специальные молекулы, выработку которых запускает фермент циклооксигеназа. НПВС, сталкиваясь с циклооксигеназой в русле крови, связываются с ней, она не может запустить выработку медиаторов боли. Это значит, что центр боли просто не получает никакой информации о том, что в организме протекает какой-то процесс, сопровождающийся болевыми ощущениями.
Спазмолитики действуют иначе, влияя на передачу нервных импульсов или биохимические процессы непосредственно в мышцах или стенках кровеносных сосудов и вызывая их расслабление. Вместе со спазмом мышц уходит и боль.
Местные анестетики блокируют проведение нервных импульсов в том месте, где требуется обезболивание, просто снижая возбудимость нервных волокон в конкретной области – в результате они не реагируют на раздражители, которые без действия анестетика отозвались бы болью.
Как правильно принимать анальгетики?
- К каждому лекарству прилагается инструкция, с которой обязательно надо ознакомиться перед началом приема. С некоторыми заболеваниями или состояниями прием анальгетиков несовместим: так, например, далеко не все можно использовать при беременности или грудном вскармливании.
- При болях в животе нужно быть особенно аккуратными – анальгетики могут снять резкую боль и смазать картину заболевания, из-за чего можно пропустить состояние, требующее оперативного вмешательства.
- Пейте лекарство по инструкции, так, например, капсулы с гранулами внутри не нужно разделять на компоненты, выпивая отдельно гранулы. Лекарство специально «сконструировано» таким образом, чтобы капсула защитила содержимое от повреждения до тех пор, пока лекарство не попадет в желудок и не начнет там всасываться. Неправильное употребление лекарства может свести его эффективность к нулю.
- Если у лекарства нет риски, по которой можно легко разделить его на две части, то не нужно пытаться сделать это – скорее всего в линейке производителя есть препарат с меньшей дозировкой.
- Алкоголь и обезболивающие несовместимы, в лучшем случае лекарство просто не подействует, а в худшем – человек получит отравление.
- Принимать анальгетики на голодный желудок не нужно – большинство надо принимать после еды, запивая обычной водой.
- Пытаться «ускорить» действие лекарства, проглатывая не одну, а сразу 2-3 таблетки, тоже нельзя. Это приведет не к ускорению эффекта, а к передозировке и неприятным симптомам.
Помните, что обезболивающие лишь убирают симптом, но не могут устранить причину, вызвавшую боль! В том случае, если болевые ощущения не снимаются безрецептурными анальгетиками, возникают слишком часто или становятся постоянными – это повод для обязательного обращения к врачу. Он поможет выяснить причину, подберет лечение и необходимую дозировку анальгетика. Не увлекайтесь самолечением: длительный прием сильнодействующих обезболивающих вызывает привыкание и необходимость принимать все более высокие дозы препаратов и может привести к весьма печальным последствиям.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Текст: Ксения Скрыпник