Наркоз без страха: анестезиолог рассказал, каким он бывает и как действует на человека
16 октября относится к редким датам в календаре праздников, поскольку имеет сразу два названия — Всемирный день анестезии и День анестезиолога, а еще раньше он отмечался как День эфира. До сих пор многие пациенты, которым предстоит хирургическое вмешательство, не в последнюю очередь думают о наркозе: какой он будет, как перенести, каких последствий ожидать. Рассказать о современной анестезии мы попросили анестезиолога-реаниматолога высшей категории Вадима Николаевича Раздобедина. Своей профессии он посвятил 35 лет, а в 2018 году удостоился звания «Лучший анестезиолог-реаниматолог Омской области».
Как появился наркоз
С давних времен врачи пытались облегчить страдания пациентов во время операций. Однако до 18 века не было изобретено ничего другого, кроме крепких алкогольных напитков или растительных настоев. Новый поворот в истории обезболивания сделало открытие закиси азота. Это вещество было впервые выделено в чистом виде англичанином Джозефом Пристли, хотя способность этого препарата устранять боль была замечена гораздо позже, в XIX веке, аптекарем Хэмфри Дэви. Впервые описал действие паров эфира на человека Майкл Фарадей в 1818 году. Однако эти открытия далеко не сразу нашли применение на практике. Только 16 октября 1846 года, когда зубной врач Томас Мортон провел публичную операцию под эфирным наркозом, в медицине началась эра анестезии. В России первым применил наркоз 7 февраля 1847 года профессор Московского университета Федор Иноземцев. Буквально через неделю после этого события знаменитый ученый Николай Пирогов осуществил свою первую операцию под эфирным наркозом. Именно он ввел этот способ обезболивания в широкую хирургическую практику.

Что такое наркоз, и какой он бывает
Наркоз — это метод, который используется для защиты организма от операционной травмы, болевых ощущений и психоэмоционального стресса. В зависимости от характера и области хирургического вмешательства, а также физического состояния пациента, применяются различные виды анестезии, также известные как наркоз.
Некоторые люди испытывают страх перед операцией в силу того, что не понимают, как действуют анестезирующие препараты, и чем один вид наркоза отличается от другого. Однако важно помнить, что наркоз как раз и обеспечивает спокойное проведение операции для хирурга и для пациента.
Местная анестезия
При проведении поверхностных операций предпочтительнее местная анестезия. Во время этой процедуры лекарство проникает сквозь клеточные оболочки и блокирует передачу нервных сигналов, в результате — болевые ощущения исчезают. Местная анестезия практически не имеет противопоказаний, за исключением индивидуальной непереносимости анестетиков. Однако перед введением препарата врач обязательно спрашивает у пациента, есть ли у него аллергия на какие-либо анестезирующие средства.
Такой вид анестезии доступен для применения в амбулаторных условиях. Ее преимущество состоит в простоте выполнения, а использование не требует специальной аппаратуры. Среди других плюсов можно назвать отсутствие воздействия на центральную нервную систему. Все эти особенности позволяют проводить местную анестезию вне стационара, поскольку за пациентом не требуется последующего наблюдения. Для применения этого вида обезболивания не нужен врач-анестезиолог, введение препарата выполняется профильными специалистами: хирургом, стоматологом, травматологом и другими врачами.
Проводниковая анестезия
Часто с местной анестезией путают проводниковую анестезию. Проводниковая анестезия выполняется также различными местными анестетиками, но используются другие точки приложения. Если при местной анестезии препарат оказывает действие на нервные окончания, то при проводниковой анестезии лекарство блокирует проводящие пути, что позволяет значительно расширить зону оперативного вмешательства.
Как разновидность проводниковой анестезии можно привести пример спинномозговой и эпидуральной анестезии, которые друг от друга отличаются введением анестетика в различные пространства спинномозгового канала. Они обеспечивают надежное обезболивание иннервируемых отделов. При этом пациент остается в сознании и, при необходимости, может контактировать с врачом. Спинальная анестезия проще в выполнении, но имеет ограничения по уровню пункции спинномозгового канала. Она применяется для проведения оперативных вмешательств на нижних конечностях, нижних и средних отделах брюшной полости.
Эпидуральная анестезия сложнее в выполнении, но практически не имеет ограничений по уровню пункции, что позволяет значительно расширить область проведения хирургической операции.
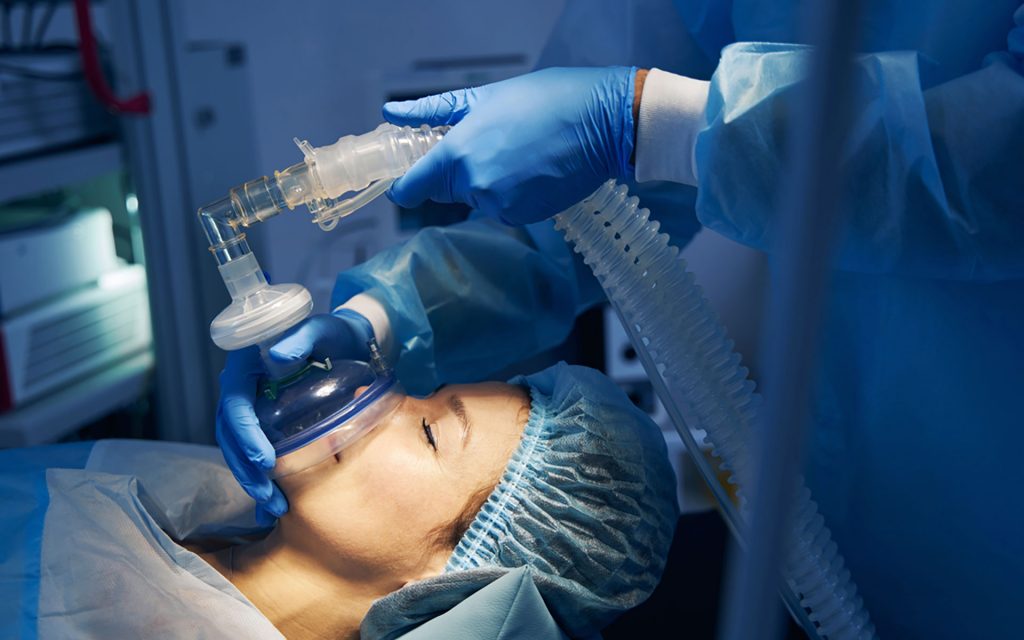
Ингаляционный наркоз
Ингаляционный наркоз — это то, с чего и берет свое начало современная анестезиология. Именно этот вид анестезии применил 16 октября 1846 года Томас Мортон. При ингаляционном наркозе пациент по сути вдыхает газообразное вещество, которое вызывает угнетение центральной нервной системы и обеспечивает анальгезию (обезболивание) разной степени в зависимости от используемого газа.
С развитием анестезиологии постепенно стало очевидно, что ингаляционный наркоз не способен полностью гарантировать безопасность пациентов. В поисках более безопасного метода анестезии ученые и практики стали разрабатываться различные препараты для внутривенного введения, которые также позволили бы проводить операции без боли. Сейчас для внутривенной анестезии применяются средства как на основе природных наркотических средств, так и синтезируемые наркотики, анальгетики и препараты для угнетения центральной нервной системы. Клиническая практика показывает, что не существует идеального препарата, который подходил бы всем пациентам. Именно поэтому чаще всего используются различные комбинации лекарств.
Особенности разного вида наркоза
Каждый из названных методов имеет свои особенности. Так, для проведения некоторых видов операций есть необходимость в выключении мышечного тонуса, что требует перевода больного на искусственную вентиляцию легких. При этом применяется эндотрахеальный наркоз (самое распространенное название), но в анестезиологических кругах чаще используется термин — комбинированная анестезия с ИВЛ. При таком виде наркоза используется комбинация газообразных анестетиков и так называемого внутривенного наркоза, возможно также добавить «эпидуральный спинальный проводниковый местный компонент». В этом случае получится соответствующая сочетанная анестезия, которая дает хирургам возможность выполнить определенный вид оперативного вмешательства. С учетом возможных индивидуальных побочных явлений, внутривенный наркоз применяется чаще в качестве элемента комбинированной анестезии.
Из-за недостаточной управляемости процессом при ингаляционном наркозе (бывает возникновение тошноты или рвоты у пациента, непереносимости препаратов) в чистом виде этот вид анестезии сейчас практически не используют, а только как компонент эндотрахеального наркоза. Одним из средств для наркоза является инертный газ ксенон, который выгодно отличается по своим характеристикам от закиси азота, однако является дорогостоящим. Он используется как моно-наркоз, а также в виде комбинированной анестезии в комплексе с другими препаратами: седативными, наркотическими и ненаркотическими аналгетиками и другими средствами. В любом случае, решение о том, какой вид анестезии применять, принимает врач, а не пациент.
Что происходит во время операции под наркозом
Как долго длится наркоз? Больным я обычно отвечаю, что он будет действовать, пока не закончится операция. Как же регулируется действие наркоза? Современные препараты действуют предсказуемо, поэтому анестезиолог знает продолжительность эффекта каждого из них. В зависимости от предполагаемой длительности операции, выбирается наиболее подходящий препарат и вид наркоза.
Если говорить о серьезных хирургических вмешательствах, то примерно 80% из них выполняется в условиях эндотрахиального наркоза. Для этого внутривенно пациенту вводится лекарство, от которого он засыпает. Затем добавляются специальные препараты для обеспечения временного паралича мышц. На этот период самостоятельное дыхание переводится на искусственную вентиляцию легких, чтобы обеспечить газообмен. Иногда используется еще и ингаляционный анестетик, который также вызывает сон и обезболивание. В определенных случаях этого бывает достаточно. При более травматичных операциях анестетики добавляются внутривенно. Специалисты определяют, какой вид наркоза больше подходит: можно газами не пользоваться, а применять только внутривенные препараты, обеспечивающие мышечную релаксацию (расслабление всех мышц).
Есть специальные методы наркоза, используемые в кардиохирургии, когда пациент переводится на искусственное кровообращение. В этом случае функции сердца и легких выполняет специальный аппарат. Во время его работы анестезиолог также следит за тем, чтобы другие органы работали нормально.
Что влияет на выход из наркоза: байки и реальность
Слухов на эту тему ходит много. Вплоть до того, что человек, никогда не игравший на пианино, после наркоза вдруг обрел такую способность. Это из области баек. На самом деле, многое зависит от исходного состояния нервной системы человека, применяемых препаратов и длительности операции. Если человек был здоров и случайно попал на операционный стол, например, в результате внезапной травмы, то и пробуждение у него пройдет более мягко. А если пациент долгое время до этого болел, то для анестезии потребуются другие средства, и выходить из наркоза он будет несколько иначе. Например, у пациента из-за злоупотребления алкоголем повреждена печень. Поскольку лекарства выводятся печенью и почками, то на него препарат, рассчитанный на 15-ти минутное действие, будет воздействовать дольше. Различие состояний пациента при выходе из наркоза объясняется и другими факторами, в том числе, метаболизмом конкретного организма, комбинациями используемых препаратов.
Самое стойкое заблуждение состоит в том, что наркоз якобы отнимает у человека годы жизни и негативно влияет на мозг. Нужно понимать, что многое зависит от того, в каком состоянии человек был перед операцией. В случае, когда операция проводится на фоне продолжительного заболевания, во время которого организм испытывает негативное воздействие, например, продуктов распада тканей, то это еще до операции сказывается на работе центральной нервной системы. Восприятие наркоза здоровым и длительно болеющим человеком разное. Перед операцией анестезиолог тщательно осматривает пациента, изучает его состояние, анализирует результаты обследований и анализов. На основе всех этих данных подбирает наиболее подходящие средства и дозировку для каждого конкретного случая.
Бояться наркоза не нужно, поскольку существуют современные препараты, действие которых анестезиолог рассчитывает, контролирует и применяет с учетом индивидуальных особенностей пациента.
ОТ РЕДАКЦИИ. Какие препараты и медизделия для анестезии производят в России
Для анестезии в России применяются различные фармацевтические средства. Среди широко известных анестетиков отечественные фармацевтические компании выпускаю такие препараты с международным непатентованным названием: лидокаин, фентанил, пропофол, буторфанол, мепивакаин, ропивакаин, артикаин и другие. Их производят Московский эндокринный завод, Тульская фармацевтическая фабрика, Синтез, ГосЗМП, Велфарм, МОСХИМФАРМПРЕПАРАТЫ им. Семашко, Бинергия, Фармсинтез и другие.
Для проведения ксеноновой анестезии выпускается Ксенон медицинский и сертифицированная наркозно-дыхательная аппаратура. Ксенон применяется в ряде отечественных клиник и медицинских центров. Для проведения наркоза с ксеноном могут быть использованы, кроме импортных, наркозные аппараты отечественного производства «Полинаркон-2П», «Полинаркон-5» с применением специальной «ксеноновой наркозной приставки» (КНП-01), которая была разработана коллективом специалистов кафедры анестезиологии и реаниматологии РМАПО, компаний «Акела-Н» и «КсеМед».
По данным открытых источников, отечественные производители предлагают несколько видов наркозно-дыхательных аппаратов: «Красногвардеец Орфей-М» с электронным ротамером, который предназначен для ингаляционной анестезии у пациентов весом от двух килограмм; «Латтанте Фаза-23», — он применяется для ингаляционной анестезии пациентам от шести лет, а также искусственной вентиляции легких. Также выпускаются аппарат «Аксима Полинаркон-Э-Вита», с помощью которого проводится ингаляционная анестезия с управляемой ИВЛ или вручную, а также с самостоятельным дыханием. Производители наркозно-дыхательных аппаратов – компании «Аксима», «Красногвардеец», «Латтанте».
Текст: Елена Бадьина
Фото: iStock.com












