Бессонница в пожилом возрасте: топ-9 советов как наладить сон без снотворных

«Снова не спится, нужно принять снотворное», – так по привычке рассуждают многие люди, страдающие бессонницей. Недавно мы рассказывали, что особенно часто эта проблема встречается у пожилых. Сегодня поговорили с врачом-сомнологом Людмилой Станиславовной Тимошиной о том, в каких случаях проблемы со сном должны стать поводом для обращения к доктору, почему современные специалисты всё чаще используют немедикаментозные методы лечения бессонницы, и какие меры по-настоящему эффективны.
Изменения в привычках и образе жизни: топ-9 советов

Иногда нормализовать сон можно лишь с помощью изменений в образе жизни, не прибегая к другим мерам. Такие рекомендации всегда входят в консультацию врача-сомнолога.
1. Для пожилых людей в первую очередь важно регулярно соблюдать режим дня. Многие люди старшего возраста уже отошли от профессиональной деятельности, им не нужно подстраиваться под рабочие и выходные дни, и это удобно. Можно составить график и придерживаться его ежедневно.
2. По возможности не стоит ложиться спать днем. Необходимо стремиться к продолжительному полноценному сну в ночное время. Если же человек чувствует себя настолько уставшим, что ему нужно обязательно подремать в дневное время, то это можно сделать, но недолго, 15–20 минут. Главная задача – сохранить качественный ночной сон.
3. Регулярная физическая активность необходима вне зависимости от того, каков возраст человека. При хорошем физическом состоянии, отсутствии серьезных патологий со стороны суставов и сердечно-сосудистой системы необходимо двигаться по 2 часа в день, желательно на свежем воздухе. Полезны утренние зарядки.
Если же имеются хронические заболевания, то по поводу физической активности предварительно обязательно нужно проконсультироваться с лечащим врачом. Хорошо, если есть возможность заниматься с профессиональным инструктором или присоединиться к группе лечебной физкультуры.
«Например, в Москве есть группы «Активного долголетия». Люди пожилого возраста выходят на природу и выполняют различные виды зарядки, занимаются лечебной гимнастикой, которая позволяет поддерживать организм в тонусе, нормализовать режим дня», – дает совет жителям столицы Людмила Станиславовна.
4. Правильное питание – еще один важнейший фактор полноценного сна. Организм человека должен получать в необходимых количествах белки, жиры, углеводы, клетчатку. В рационе должно быть сбалансировано содержание витаминов: они должны присутствовать в достаточных, но не чрезмерных количествах.
Например, многие люди стараются избегать жирной пищи, а ведь именно с жирами лучше всего усваивается необходимый организму любого человека витамин D. А еще он вырабатывается в коже под действием солнечного света, когда человек находится на свежем воздухе. Так что влияние образа жизни многогранно.
6. Не рекомендуется есть на ночь – за 2–3 часа до сна. В противном случае будет сложнее заснуть.
7. Использование компьютера, планшета или смартфона за 2 часа до сна также нарушает процесс засыпания. Эти устройства испускают «холодный свет» и нарушают выработку «гормона сна» – мелатонина.
8. Полезно придумать собственный «ритуал» отхода ко сну – занятие, которое расслабляет и готовит организм к засыпанию. Например, это может быть чтение, прослушивание спокойной приятной музыки, теплый душ. Можно смотреть фильмы, но экран телевизора или компьютера должен находиться на достаточно большом расстоянии от глаз
9. Некоторые условия в спальне способствуют качественному сну. В комнате должно быть достаточно прохладно, темно (можно использовать шторы блэкаут или маску для сна), тихо (помогут беруши). Стоит подумать о приобретении удобного матраса и подушки.
Когда нужна помощь врача-сомнолога
О том, что нужно обратиться к врачу-сомнологу, свидетельствуют некоторые симптомы:
- храп, посапывание, постанывание во сне;
- подергивание в ногах, мешающее спать;
- реже встречаются подергивания в мышцах рук, туловища, щек;
- постоянная дневная сонливость, хотя человек помногу спит ночью;
- изменение потребности в ночном сне: например, если раньше человеку всегда хватало, чтобы выспаться, 7 часов, а теперь он спит по 10–12 часов и всё равно чувствует себя невыспавшимся, то это свидетельствует о снижении качества сна;
- невозможность подолгу заснуть;
- сокращение продолжительности сна;
- ранние пробуждения по утрам;
- частые ночные пробуждения (в том числе для похода в туалет) – более одного раза за ночь.
Какие исследования нужны, чтобы разобраться в причинах нарушения сна
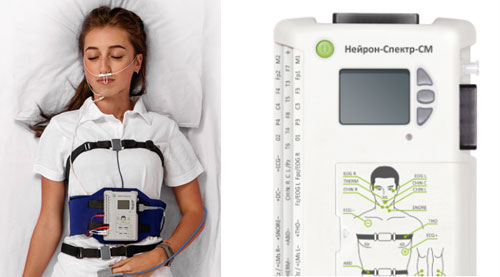
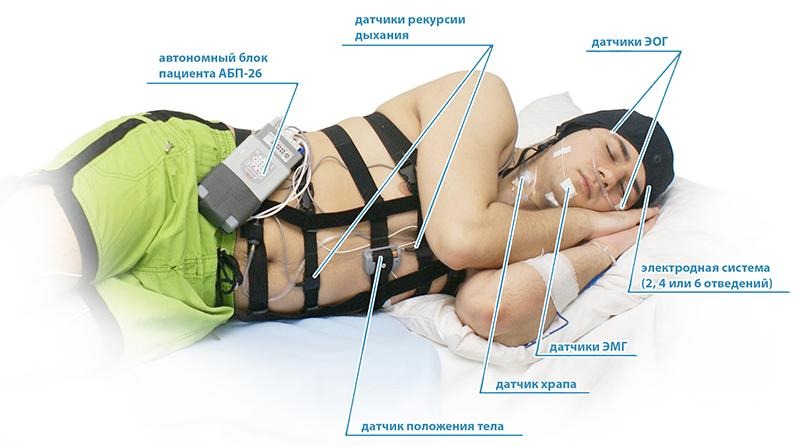
При таких симптомах, как храп и дневная сонливость, для того, чтобы разобраться в причинах нарушения сна, зачастую бывает достаточно кардиореспираторного мониторинга. На теле пациента крепят датчики, соединенные со специальным аппаратом, который регистрирует частоту сердечных сокращений, дыхание, движения грудной клетки, параметры работы легких, храп, насыщение крови кислородом.
При более выраженных симптомах, таких как очень сильная дневная сонливость, или если пациент жалуется, что не спит всю ночь, применяется полисомнография. В данном случае также используются датчики, подсоединенные к прибору, они регистрируют движения глаз, активность мозга и другие показатели, – это более детальное исследование, чем во время кардиореспираторного мониторинга.
Кардиореспираторный мониторинг – это исследование, которое можно провести в домашних условиях. Аппарат можно взять домой. Полисомнографию проводят только в условиях клиники.
Как изменились за последние годы подходы к лечению нарушения сна у пожилых
За последние годы врачи-сомнологи овсё чаще отдают предпочтение немедикаментозным методам, в частности, когнитивно-поведенческой терапии. Этот вид психотерапии продемонстрировал высокую эффективность при многих нарушениях со стороны психической сферы в солидных научных исследованиях. Когнитивно-поведенческая терапия особенно хорошо помогает нормализовать сон, когда ее применяют в сочетании с изменениями образа жизни.
Отдельно стоит сказать о лечении нарушений, связанных с синдромом обструктивного апноэ сна. При этом состоянии врачи стали более спокойно и осознанно применять аппараты для неинвазивной вентиляции легких (НИВЛ). Такой аппарат подает воздух в легкие под давлением через маску, пока человек спит. В последнее время пациенты всё лучше понимают суть этой методики, для чего она нужна, и самостоятельно добросовестно применяют ее.
В рейтинге причин инсультов сосудов головного мозга и инфаркта миокарда на одном из первых мест находится синдром обструктивного апноэ сна. Если вовремя начать лечение, то снизится риск развития этих состояний, инвалидизации и смертности. Аппараты НИВЛ (они также известны под названиями СРАР (СИПАП) и ВРАР) помогают спасать жизни, и их применение входит в Рекомендации Российского общества сомнологов.
Мифы о бессоннице, в которые чаще всего верят пожилые люди
1. Поможет только снотворное. Пожилые люди часто принимают различные препараты: транквилизаторы, снотворные средства, седативные (успокоительные), иногда даже нейролептики. Врачам приходится часто убеждать пациентов, что эти препараты не предназначены специально для лечения бессонницы. Их не нужно принимать, если они не требуются из-за других заболеваний.
Типичный запрос. Первое, что обычно начинают искать люди, столкнувшиеся с нарушением сна, – «хорошее снотворное». Под этим сообщением на форуме woman.ru развернулась довольно активная дискуссия со множеством советов.
2. Существует один очень распространенный и вредный миф: если выпить немного, или, по другой версии, большое количество алкоголя, то это поможет заснуть.
Алкоголь как средство от бессонницы тоже обсуждают на форумах.
Это абсолютно не так, и пытаться «нормализовать» сон алкоголем категорически нельзя. Мало того, можно сильно навредить себе. Например, если человек храпит, или у него есть синдром обструктивного апноэ сна, то алкоголь еще сильнее расслабит мышцы, обеспечивающие проходимость дыхательных путей. Повышается риск опасных, даже летальных осложнений.
Главная опасность же, в том, что алкоголь действует на головной мозг. Фактически этиловый спирт работает как средство для наркоза, но в этом амплуа он очень коварен, потому что токсичен, и его эффект в больших дозах непредсказуем. Если человек примет много алкоголя, то мозг может не разбудить организм вовремя, и это грозит тяжелыми, фатальными последствиями.
В то же время, на фоне приема алкоголя в «обычных» дозах глубокого сна не наступает. И из-за этого (а не только из-за похмельного синдрома) утром человек плохо себя чувствует. Его нервная система и организм не отдохнули полноценно за ночь.
При нарушениях сна алкоголь – это как раз то, что нужно убирать из рациона, как и кофеин во второй половине дня. Эти напитки мешают полноценному сну, особенно в пожилом возрасте, когда ресурсы организма и без того становятся ограниченными.
Какие снотворные препараты эффективны и рекомендованы в настоящее время? Работают ли БАД, мелатонин?
Хотя современные сомнологи и стараются избегать медикаментозной терапии, при острой бессоннице иногда используются препараты с антигистаминным действием, обладающие определенным снотворным эффектом.
Также врач, в зависимости от конкретной ситуации, может назначить препараты мелатонина («гормона сна»). Но не нужно забывать, что это по сути своей гормональные препараты, поэтому к ним нельзя относиться легкомысленно, как к «легкому способу нормализовать сон».
В определенных ситуациях используют БАД. Например, бессонница может быть связана с анемией. Если выявляется дефицит железа, то устранить его помогают соответствующие лекарственные препараты или БАД.
Могут назначаться различные БАД, связанные с мелатонином, являющиеся его прототипами. Так, L-триптофан является предшественником серотонина и мелатонина.
Но всё же вместо БАД лучше отрегулировать рацион. Тот же триптофан организм человека вполне может получать в нужных количествах из пищи.
Часто встречаются бессонницы, связанные с нарушением работы щитовидной железы. Таких пациентов сомнологи направляют на консультации к врачам-эндокринологам. В итоге могут быть назначены лекарственные препараты, БАД с йодом или другие лекарства, применяемые в эндокринологии.
В целом медикаментозная терапия нужна только тогда, когда бессонница у пожилого человека связана с другим заболеванием, требующим лекарственной коррекции. БАД бывают полезны, но необходимые нутриенты в большинстве случаев могут быть получены и из пищи. Основные же методы современной сомнологии – это здоровый образ жизни, режим и психотерапия.
От редакции
Некоторые аппараты, лекарственные препараты и БАД, упомянутые в данном материале, производятся в России.
Некоторые препараты и БАД с мелатонином

Текст: Артем Кабанов
Фото: stockbroker @123RF.com