Ревматоидный артрит: какие симптомы и кто им чаще болеет?

Ежегодно 12 октября во многих странах мира отмечается Всемирный день борьбы с артритом. В мире существует более 100 разновидностей этого заболевания, в ряде случаев оно приводит к инвалидности, лишая человека трудоспособности. Мы пригласили рассказать о ревматоидном артрите, и как его сейчас лечат, кандидата медицинских наук Елену Александровну Выставкину, ревматолога высшей категории. Она является автором книг «Ревматология по косточкам» и «Ревматология по полочкам», последняя из которых в 2024 году вошла в шорт-лист премии «Здравомыслие».

Ревматоидный артрит — болезнь суставов и не только
Ревматоидный артрит — это аутоиммунное воспалительное заболевание, которое, прежде всего, поражает суставы, но не ограничивается только ими. Ревматоидный артрит может оказывать негативное влияние на другие органы и системы, такие как глаза, сосуды, нервная система и сердце. Заболевание впервые дает о себе знать обычно в возрасте 25-45 лет, причем женщины болеют чаще, чем мужчины.
Распространенность заболевания составляет от 0,5% до 1%, то есть заболевает каждый сотый или двухсотый человек в мире. В России ситуация примерно такая же, но данные могут немного различаться в разных регионах: на севере болеет чуть больше людей, чем на юге. Ревматоидный артрит чаще всего обусловлен наследственностью и индивидуальными факторами риска, поэтому смена места жительства не влияет на вероятность развития этого заболевания.
Кто болеет ревматоидным артритом
Есть определенные факторы, которые могут спровоцировать начало болезни, но, как правило, оно уже запрограммировано. У некоторых людей иммунная система имеет свои особенности, из-за которых в какой-то момент может «сломаться» и начать атаковать собственные суставы, словно они являются вирусами или бактериями. Часто причиной начала заболевания становятся резкие изменения уровня гормонов, беременность или ее прерывание, роды, климакс, сильные стрессы. Болезнь может впервые проявиться после различных иммунных сбоев, в том числе и после вакцинации. По поводу вопроса, — стоит ли делать прививки при ревматоидном артрите, ответ однозначен – вакцинация необходима, и наши пациенты вакцинируются.
Какие симптомы у ревматоидного артрита и когда пора срочно к врачу
На заболевание указывает припухание более чем трех суставов, и длительность этих симптомов свыше шести недель. Боли, припухлость и утренняя скованность появляются сначала в мелких суставах кистей и стоп, но к ним могут присоединиться любые другие из 220 существующих суставов. Чаще всего страдают страдают лучезапястные, пястно- и плюснефаланговые, проксимальные межфаланговые суставы. Исключение составляют дистальные межфаланговые суставы (самые периферические).
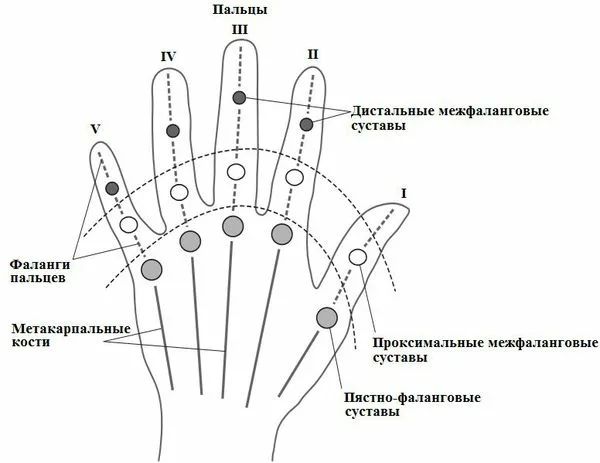
Задуматься о посещении врача нужно, если утренняя скованность в суставах длится более получаса. Если человек не пьет обезболивающие, то эта она может беспокоить несколько часов и даже до обеда. В таком случае нужно обращаться к ревматологу, а, если такого врача нет, то к терапевту или врачу общей практики, которые проводят первичное обследование и затем направляют к узкому специалисту.
Какие методы диагностики артрита используются
Существует стандарт для диагностики ревматоидного артрита.
- Прежде всего, это опрос и оценка ситуации, которые врач проводит до назначения анализов и проведения рентгена и других инструментальных исследований. Важно выяснить, какие суставы поражены, сколько болезненных и припухших суставов, длительность утренней скованности, а также, — какие симптомы есть, кроме этого.
- Затем проводится общий анализ крови. Есть такой показатель СОЭ — скорость оседания эритроцитов, который показывает степень активности воспалительного процесса. Другой показатель — С-реактивный белок (по биохимическому анализу крови) — отражает степень воспаления. Кроме того, врач смотрит аутоиммунные маркеры: ревматоидный фактор и антицитруллиновые антитела, а также антитела к виментину. Наличие аутоиммунных антител — важный показатель для диагностики ревматоидного артрита, но он может быть и серонегативным, без антител. Наличие положительного ревматоидного фактора само по себе не равно ревматоидному артриту. Есть большое количество здоровых людей с положительным ревматоидным фактором, который циркулирует в крови, но никак не реализуется. Кроме того, нужно отметить, что, чем старше человек, тем с большей вероятностью у него может быть повышен ревматоидный фактор.
- Стандартный метод инструментального исследования — это рентген кистей и стоп в прямой проекции. Важно отметить, что даже если одна кисть болит больше, то делают снимки обеих кистей, чтобы оценить симметричность поражения. Симметричность отличает ревматоидный артрит от других видов артрита, например, псориатического и реактивного.
- Вспомогательным способом исследования является УЗИ — при этом можно увидеть разрастающуюся синовиальную оболочку. В норме она должна быть тоненькая и выстилать сустав, а при ревматоидном артрите она буквально «вгрызается» в кость. Бывает, что на ранней стадии клинические симптомы есть (припухлость суставов), но рентген не показывает изменений, тогда врач может направить пациента на МРТ, но такое обследование далеко не всегда и не всем нужно.
Какое лечение для ревматоидного артрита применяют в России
- Золотой стандарт лечения ревматоидного артрита во всем мире: в России, Европе, Америке, — это базисный препарат метотрексат (МНН), который замедляет прогрессирование заболевания, его назначает только врач. Этот препарат известен примерно 70 лет, что часто смущает пациентов, потому что им кажется, что он устарел. Но это средство не зря считается «золотым стандартом», потому что по соотношению эффективности и безопасности он дает лучший результат. Большее количество пациентов, страдающих ревматоидным артритом, на него откликаются. Этот средство не избавляет от боли и не дает быстрого эффекта, поскольку накапливается в организме и начинает работать через 8 -12 недель постоянного приема. Чтобы оценить эффект от лечения, после чего, не отменяя терапии, показаться ревматологу, который оценит, как изменились симптомы и назначит повторные анализы. Если метотрексат по каким-то причинам (побочные эффекты) не подходит или не дает ожидаемого эффекта, то возможно добавление другого лекарства или замена на другие базисные препараты с действующими веществами лефлуномид, сульфасалазин, гидроксихлорохин, либо их сочетание.
- За последние 20 лет произошла своеобразная революция в лечении аутоиммунных заболеваний, в том числе ревматоидного артрита. Появились генно-инженерные препараты (МНН этанерцепт, олокизумаб).Они тоже, как и базисные лекарства, приостанавливают неправильную агрессивную деятельность иммунитета против собственных суставов. Но если метотрексат и лефлуномид «придавливают» все ветви иммунитета, то препараты генной инженерии выключают какой-то один из звеньев иммунной системы, например, фактор некроза опухоли или определенный интерлейкин. Лечение средствами генной инженерии считается более эффективным в сочетании с базисными препаратами.
Важно понимать, что чем более активно идет воздействие на иммунную систему, тем больших побочных эффектов можно ожидать. Не зря все пациенты, проходящие терапию средствами генной инженерии, должны раз в полгода делать диаскинтест (тест на туберкулез), КТ легких, пробы на гепатит В и С. Таким образом отслеживается, не столкнулись ли пациенты с часто встречающимися серьезными инфекциями.
Лечение ревматоидного артрита длительное, и нет одного лекарства, подходящего всем. Специалист подбирает различные препараты, отслеживая их действие. В ряде случаев требуется какое-то время, чтобы найти подходящую схему лечения, а у многих результат заметен уже от первого же базисного препарата. Однако важно не остановиться на достигнутом. Бывает, что базовая терапия дает быстрый эффект, и люди прекращают лечение. Но через три месяца болезнь может обострится.
- При ревматоидном артрите для снятия боли и воспаления при обострении заболевания назначают нестероидные противовоспалительные препараты (НПВС). Существует несколько десятков наименований НПВС, врач подбирает их с учетом сопутствующих заболеваний пациента. Если есть проблемы со стороны желудочно-кишечного тракта подойдут средства с МНН целекоксиб. Если есть высокий сердечно-сосудистый риск — предпочтение отдается напроксену (МНН). НПВС назначаются в уколах или таблетках, но при поверхностной боли в области мелких суставов могут использоваться гели с НПВП.
- Более сильные средства – глюкокортикоиды (ГКС), такие как метилпреднизолон (МНН). Преимущество НПВС и ГКС заключается в том, что они начинают действовать быстро, без ожидания накопления в организме, как это происходит при лечении базисным препаратом. Однако, несмотря на высокую эффективность, глюкокортикоиды имеют ряд побочных эффектов, поэтому их использование ограничено короткими курсами.
Существуют ли немедикаментозные способы борьбы с артритом
Из немедикаментозных способов на первом месте по полезности — лечебная физкультура, и не обязательно какая-то специальная. Можно попробовать упражнения из системы пилатеса, йоги, легкого стретчинга, аква аэробики, плавания. Подходит все то, что не связано с дополнительным утяжелением, что укрепляет мышцы, не вызывает боли, надрыва и чрезмерной усталости. Боль — это ограничитель нагрузки, при ее появлении активность нужно снизить или изменить. Увеличение нагрузки должно быть плавным и постепенным, без фанатизма. Нужно отслеживать — лучше или хуже самочувствие после занятий.
Что касается физиолечения, то его место в терапии ревматоидного артрита достаточно скромное. При обострении применять его нельзя, поскольку можно усугубить состояние. Ударно-волновая терапия используется обычно при восстановлении сухожилий после воспалений.
По поводу коррекции питания можно сказать, что разного рода «модные» теории, типа — «уберите пасленовые и картошку, и у вас не возникнет аутоиммунного заболевания», — не правда. Ни одно адекватное исследование в мире не показало пользы исключения каких-либо продуктов при аутоиммунном воспалении. К тому же, есть и обратная сторона ограничений в питании, — расстройство пищевого поведения, астенизация, железодефицит, обострение заболеваний ЖКТ и другое.
Что может сделать каждый человек для профилактики артрита?
Чтобы не провоцировать проявление заболевания нужно:
- убрать или минимизировать травмирующие повторяющиеся нагрузки;
- щадить иммунную систему — не использовать иммуностимуляторы;
- не делать или минимально снизить татуировки, татуаж и филлеры. Они тоже могут быть триггерами для аутоиммунных реакций.
- избавляться от хронических очагов инфекции, то есть, вовремя лечить циститы и кариес.
Важный совет — вовремя обращайтесь к врачу. Чем раньше поставлен диагноз и началось лечение, тем больше шансов попасть в так называемое «окно возможности». В этом «окне» высока вероятность не только остановить, но и иногда прервать прогрессирование болезни.
Какие препараты для лечения ревматоидного артрита производят в России (от редакции)
В 2020 году компания «Р-Фарм» зарегистрировала свой инновационный препарат олокизумаб для лечения ревматоидного артрита. Это первое в мире моноклональное антитело, которое ингибирует интерлейкин-6 и было разрешено для реализации. Минздравом РФ препарат включен в клинические рекомендации «Ревматоидный артрит» и в Перечень жизненно необходимых и важнейших лекарственных препаратов. В июле 2024 года на этот продукт компании был выдан сертификат «Сделано в России» для экспорта под национальным брендом.
В сентябре 2024 года компания ГЕНЕРИУМ зарегистрировала первый в России биоаналог швейцарского препарата с МНН тоцилизумаб. Это лекарство применяется для лечения ревматоидного и других видов артрита. Исследования доказали, что отечественный препарат по своим свойствам сопоставим с оригиналом.
Российский производитель «ОнкоTаргет» в 2023 году первым начал производить по полному циклу тофацитиниб (МНН), используемый при терапии, в том числе, ревматоидного артрита. Все стадии изготовления от синтеза субстанций до упаковки, производит одна компания. Препарат входит в список жизненно важных лекарств, причем стоит на 45% меньше, чем импортный оригинал.
Лекарства, применяемые в лечении ревматоидного артрита производят многие российские фармацевтические компании, среди них: «Р-Фарм», «ПСК Фарма», АО «Отисфарм Про», «Фармпроект», «Фармсинтез», «Лекас» и другие.
В том числе выпускаются препараты для базисного и симптоматического лечения данного заболевания с такими международными непатентованными наименованиями как: олокизумаб, метотрексат, лефлуномид, целекоксиб, этанерцепт, напроксен, диклофенак, кетопрофен и другие.

Текст: Елена Бадьина
Фото: iStock.com